Die Einteilung der Gruppe sexueller Funktionsstörungen, auch sexuelle Dysfunktionen genannt, basiert auf der Beschreibung des sexuellen Reaktionszyklus. Masters und Johnson (1966) unterschieden vier Phasen: die Erregungsphase, die Plateauphase, die Orgasmusphase und die Rückbildungsphase. Dieses Modell wurde 1972 von Sexualtherapeutin H.S. Kaplan weiterentwickelt und um die Appetenzphase ergänzt, während sie auf die Plateauphase als eigene Phase verzichtete.
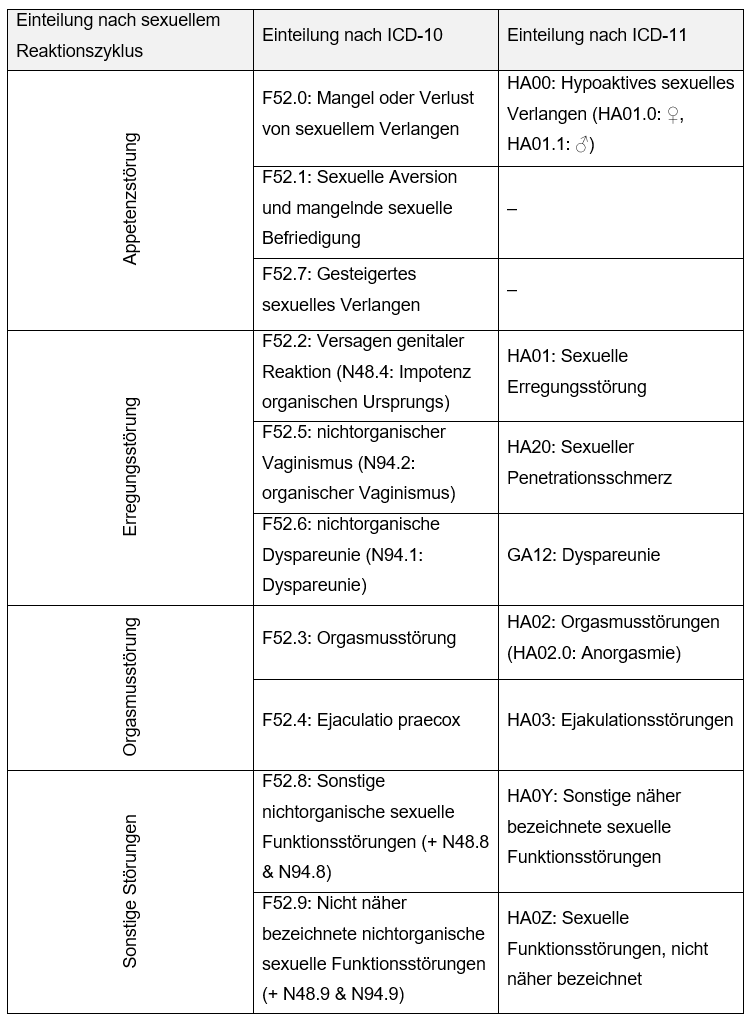
Analog zu diesen Phasen unterscheidet man die sexuellen Funktionsstörungen. Die Einteilung wurde zusätzlich durch die Störungen mit sexuell bedingten Schmerzen, wie z.B. Vaginismus (Beier, 2001), ergänzt, die je nach Autor zu den Erregungsstörungen oder als eigene Klasse gezählt werden.
Diagnostik
In Deutschland werden behandlungsbedürftige Störungen nach dem ICD-10 (International Statistical Classification of Diseases and Related Health Problems der WHO) diagnostiziert. Am 01.01.2022 wurde das ICD-11 eingeführt, welches mit einer 5 jährigen Übergangszeit das ICD-10 ablösen wird.
ICD-10 und ICD-11 ähneln sich in der Diagnose sexueller Funktionsstörungen. Der wichtigste Unterschied in der aktuellen Diagnostik ist, dass das ICD-10 zwischen sexuellen Funktionsstörungen ohne (F-Kapitel: Psychische und Verhaltensstörungen) und mit organischen (N-Kapitel: Krankheit des Urogenitalsystems) Ursachen unterscheidet, während diese Unterscheidung im ICD-11 aufgegeben und durch einen integrativen Diagnoseansatz ersetzt wird. Zudem werden sexuelle Funktionsstörungen nicht mehr unter psychischen Störungen geführt, sondern bekommen zusammen mit der Genderinkongruenz eine neue Kategorie „Zustände mit Bezug zur sexuellen Gesundheit“.
Die Diagnosekriterien sind in beiden Manualen, ähnlich wie die Störungen selbst, vergleichbar. Nach ICD-10 müssen mindestens 4 Kriterien erfüllt sein, damit eine sexuelle Funktionsstörung diagnostiziert werden kann. Das G1 Kriterium beschreibt, dass die Symptome Leidensdruck verursachen. Das G2 Kriterium besagt, dass Symptome häufig auftreten aber gelegentlich auch fehlen können. Das G3 Kriterium besagt, dass die Symptome mindestens seit sechs Monaten bestehen. Das G4 Kriterium erklärt, dass die Symptomatik nicht durch andere Ursachen besser erklärt werden kann. Die Störungen können weiter differenziert werden, z.B. nach Schwere und Häufigkeit.
Ätiologie
Sexuelle Funktionsstörungen entstehen aus einem Zusammenspiel mehrere Faktoren. Hierbei kann man prädisponierende, auslösende und aufrechterhaltende Bedingungen unterscheiden. So könnte z.B. ein Mann sehr religiös erzogen worden und Sexualität für ihn mit viel Scham besetzt sein (Prädisposition). Durch mangelnde Kommunikation in einer neuen Partnerschaft schafft der Mann es nicht, dieser Scham Ausdruck zu verleihen (Auslöser), auf Symptomeben kommt es zu einer erektilen Dysfunktion, so dass eine erfüllte Sexualität nicht möglich ist. Aufgrund von Vorwürfen der Partnerin und erlebter Beschämung verselbstständigt sich die Angst und der Mann vermeidet Intimität (Aufrechterhaltung). Obwohl das Paar es schafft, ihre Kommunikation zu verbessern und der Mann seine Scham bezüglich Sexualität langsam verliert, kann das Vermeidungsverhalten zu einer Aufrechterhaltung der sexuellen Probleme führen. Die Störung kann also eine Eigendynamik entwickeln und so auch dann weiterhin bestehen bleiben, wenn auslösende und/oder prädisponierende Faktoren nicht mehr bestehen.
Je nach psychologischer Denkschule liegen die Schwerpunkte bei der Erklärung der Störung auf unterschiedlichen Bedingungen. Psychodynamische Modelle nehmen den intrapsychischen Konflikt mehr in den Fokus, systemische Modelle haben einen besonderen Blick auf die Konstellationen, die die Störung bedingen und verhaltenstherapeutische Modelle interessieren sich besonders für aufrechterhaltene Faktoren. Allerdings ist dies eine gewissermaßen künstliche Trennung, die ätiologischen Modelle selbst liegen im Kern nah beieinander.